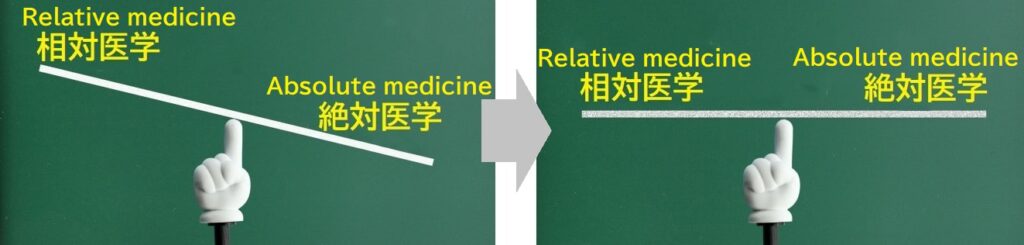
当会は相対医学の重要性を提起していますが、その意図は絶対医学を完全否定するものではありません。従来の医学が絶対医学に偏り過ぎているので、そのバランス是正について問題提起させていただいております。
私たち人類は等速運動を感じることができません。目隠し実験では時速50キロメートルで走る車内にいても、時速80キロメートルで走る車内にいても、その速度を言い当てることも、両者の違いを感じることも不可能。
そもそも地球は時速1700キロメートルで自転していますが、それを感じることができる人間はいません。
ですが、戦闘機パイロットやF1レーサーを想像すると分かるように、加速度は感じられます。このようにヒトの脳は相対的な変化しか捉えることができないシステムになっています。
こうした感覚の仕組みはウェーバー・フェヒナーの法則(ヒトの感覚は刺激の強さの対数に比例する)として知られていますが、当会では脳情報処理において互感入力システムは基本的に対数関数の演算処理をしているという観点から、ヒトの知覚システムをロガリズム知覚と呼んでいます(→造語一覧)。
私たちの脳は意識の中で数字という概念を持つことに成功しましたが、感覚的な処理においては絶対的な数値を知覚する能力は持っておらず、常に相対的な処理を行っています。
ちなみにアイソレーションタンクの実験が示す通り、短時間の互感遮断は脳疲労(脳過労)の解消効果が認められます。しかしその一方で、長時間の互感遮断は痛み攻撃を凌ぐ史上最強の拷問になることが分かっています(互感という表記に関しては造語一覧を参照)。
物理学においてはアインシュタインの登場以降、直感に反することを受け入れるマインドセットが問われましたが、物理学者の認知的柔軟性は総じて高いことが分かっています(認知的柔軟性についてはこちらのページをご覧ください)。
たとえば「時間の流れは絶対的なものではなく、相対的なものである(速度や重力が増大するごとに時間の流れは遅くなる)」ことは、もはや現代物理学の常識であり、喫緊の命題としては量子重力理論の完成に傾注している段階です。
このように物理学界ではニュートンからアインシュタインへのパラダイムシフトが完遂されたことで、物事を相対的に捉える視点の重要性が広く認知されています。
ですが、その一方で、医学界では同視点の重要性が叫ばれる展開にはなっておりません。物理学と医学の間で、こうした認知の違いが生じている理由は何か?
もちろん物理学には数学という普遍的かつ全学者に通底するバックボーンがある一方で、生命科学は数学だけで表せないという違いがあるわけですが、これ以外のある要素が強く影響しています。
それこそが
絶対医学…
学会が定めた基準値による絶対的な評価によって定められる標準医療モデル。患者は画像や数値による選別がなされ、患者個々のストーリーが重視されることはない。総じて個体差という次元に対する優先度は低い。日本では高血圧の管理が絶対医学を象徴する医療体制。
相対医学…
個人の心理社会的因子、既往歴、体質等に基づいて実践される、いわばオーダーメイドの医療体系。遺伝子検査による個別対応を含め、徹底して個体差を重視する医療哲学。
→絶対医学から相対医学へのシフト❶
たとえば血液検査の標準値は30代の数値を基に策定されていますが、年齢によって当然ながら平均値は変わります。相対医学の下では、絶対的な基準値というものはなく、年齢に見合った各年代ごとの標準値が重視されるでしょう。
またアルツハイマーにおけるアミロイドβの沈着所見は、これがあっても三分の一は発症しないことが分かっています。相対医学では、沈着があっても発症しない理由について研究の深化が図られることでしょう。
糖尿病においてはインスリン抵抗性の問題がありますが、相対医学では、昨今明らかになったグルカゴンの暴走に対する臨床研究が加速するはずです。
運動器においては、骨の変形があっても痛みがない症例、痛みがある症例に分かれるわけですが、相対医学の下では、こうした事実関係が診断や治療方針のベースになります。
物理学のみならず、医学にとっても“相対的な視点“は非常に重要な要素であり、未来の医療を根底から変える可能性を秘めています。しかし現代医学に根を張ったニュートンの木はあまりに巨大過ぎて、アインシュタインの芽が幼木になることすら許さない状況です。
その医学界でも複数のパラダイムシフトが進行中であり、なかでも疼痛概念に関わる変革は「痛みのパラダイムシフト」と呼ばれます。
2020年IASPによる痛みの定義改訂に象徴されるように、従来のハードペイン偏重の医学はソフトペイン重視の姿勢に切り替わりつつあります(→ソフト論/ハード論とは何か?)。
しかし痛みのパラダイムシフトにあっては、その歩みが鈍足と言わざるを得ません。その背景に既述した絶対医学という名の大木が聳え立っているからです。
ハードペイン偏重の医学すなわち痛みのハード論は絶対医学と親和性があります。なぜなら構造的な変化が絶対的な指標となるからです。
同時に、構造以外の個体差-環境感受性をはじめとする心理社会的因子-を無視する傾向が極まることで、結果的にソフトペインの存在が見えなくなります。筆者は整形外科クリニックに入職して間もなく「同じ場所の同じ骨折でも、痛みや腫脹等の理学所見に個体差があるのは何故だろう?」という素朴な疑問を抱きましたが、医学の成書にその答えはありませんでした。
ならば、自分で探すしかないと決意したことが臨床家としての出発地点だったのです。下降性抑制系の個人差という次元だけでは内出血や二次フレア等の個体差を説明することはできないわけで、最後まで痛みのハード論の中に明確な答えは見つかりませんでした。
それから数十年の時を経て、痛みのソフト論の中に回答を見出すことに成功しましたが、我が国日本にあってはCTやMRIの常置施設の数が世界の中でも突出して多く、痛みのハード論を前提にした現場が圧倒的大多数を占めます。こうしたお国柄事情もあって、痛みのパラダイムシフトは遅々として進んでおりません。
コロナ禍で露呈した同調圧力というキーワードからも明らかなように、日本は個を重んじる精神文化が抑圧され続けてきた歴史があり、結果的に個人差という概念がマスキングされやすい社会となっています。
またセラピストはプライドが強いタイプとそうでないタイプに分かれますが、前者の場合、己の技術に反応しない患者は自分のプライドを傷つける存在となります。結果、自らの施術に反応する症例だけを見て、反応しない症例を無視するという無意識の心性が作られます。
こうしたセラピストのメンタリティは絶対医学との親和性が高く、故に痛みのパラダイムシフトは進まないという帰結になります。
他方、痛みのソフト論においては、己のプライドは邪魔な存在になる場合が多い。自己肯定感はセラピスト自身を守るためにも大事な要素ですが、必要以上に肥大化した自尊心は客観的な分析の妨げになります。
なぜならHSPに代表される感受性の違いを見極めるためには、施術に対する反応において、ポジティブな反応よりむしろネガティブな反応にこそ重要な情報が隠れているからです。
刺激に対する良し悪しを見定めんとする臨床フィールドは、プライド大魔神と化した医療者にとっては永遠に見えない、否、見たくない世界かもしれません。
当会が実践する認知科学統合アプローチ(COSIA)では、患者個々の感受性を見極める視点が重視されるため、施術に対するネガティブ反応と向き合う場面が多く、下手なプライドはへし折られます…。
認知科学統合アプローチ(COSIA)に取り組む現場、ポリファーマシー対策に心血を注ぐ医師、ホリスティックな視点を持つセラピスト等々にあっては、仕事の大半は個人差を見極める作業だと言えます。
ただし、これに費やした時間と労力に見合う対価が得られないという診療報酬制度上の難点があり、こうしたベクトルを持つ現場は医療全体から見れば少数派に過ぎません。
つまり相対医学を実践する現場は僅少に過ぎないことがお分かりいただけると思います。
こうした絶対医学偏重の現状を打破する-バランスを是正する-ためには、医療制度の改革が必要と思われます。
物理学のパラダイムシフトは“相対的な視点”に気づく契機となったわけですが、医学のパラダイムシフトは今後どのような展開を迎えるのでしょうか?はたして“医学界のアインシュタイン”は現れるでしょうか?
筆者がそのアインシュタインだと言うつもりは毛頭ありませんが、おそらく最終的には物理学と同様の流れになるだろうと予想されます。
ですが、日本はその流れに乗れないのではないかという懸念があります。世界を見渡した時、絶対医学と最も親和性が高い国はどこか?筆者の個人的な見解として、その答えは“日本”だからです。
相対医学という用語を生み出した国が、実はそこから一番遠い場所だったという、ちょっと笑えないジョーク、なんとも言えない皮肉です…。